Sicurezza Moderna del Paziente negli Interventi Neurochirurgici
Michael Reinert, Neurochirurgia FMH, Centro Neurochirurgico e della Colonna Vertebrale Hirslanden
Le moderne tecniche neurochirurgiche, utilizzate sia in interventi spinali complessi che in interventi cranici, si distinguono per tecnologie sempre più precise e sicure. La neuronavigazione guida il chirurgo con precisione millimetrica durante gli interventi alla colonna vertebrale o al cervello, permettendo di rimuovere tumori o posizionare impianti in modo rapido e minimamente invasivo. Oltre all’orientamento tridimensionale nel corpo, anche il monitoraggio funzionale simultaneo è diventato un elemento fondamentale della neurochirurgia complessa. Il seguente articolo presenta le moderne tecniche neurochirurgiche, oggi parte integrante dei protocolli standardizzati per massimizzare la sicurezza del paziente e completamente integrate nella pianificazione e nello svolgimento degli interventi chirurgici.
Il successo e il beneficio derivanti dall’utilizzo di queste nuove tecniche richiedono una collaborazione interdisciplinare tra chirurghi, neurologi, neuroradiologi e specialisti IT. Presso il Centro Neurochirurgico e della Colonna Vertebrale della Clinica St. Anna Hirslanden, questi processi sono ben rodati all’interno del team, permettendo al paziente di trarne il massimo beneficio.hr fehlen dürfen.
Neuronavigazione e Pianificazione Preoperatoria
La pianificazione preoperatoria è illustrata qui tramite un complesso intervento cranico. Un giovane paziente si presenta al pronto soccorso in seguito a una prima crisi epilettica; viene subito eseguita una risonanza magnetica (MRI) che evidenzia una lesione intracerebrale nell’emisfero sinistro in sede fronto-insulare. Il paziente non presenta deficit neurologici. L’approfondimento diagnostico, attraverso il tracciamento delle fibre nervose (fiber tracking) e la PET con amminoacidi (FET-PET MRI), indica verosimilmente un tumore a basso grado. La pianificazione preoperatoria consente di fondere le immagini dinamiche con quelle anatomiche, permettendo di spiegare l’intervento al paziente e di pianificare strategicamente l’operazione.
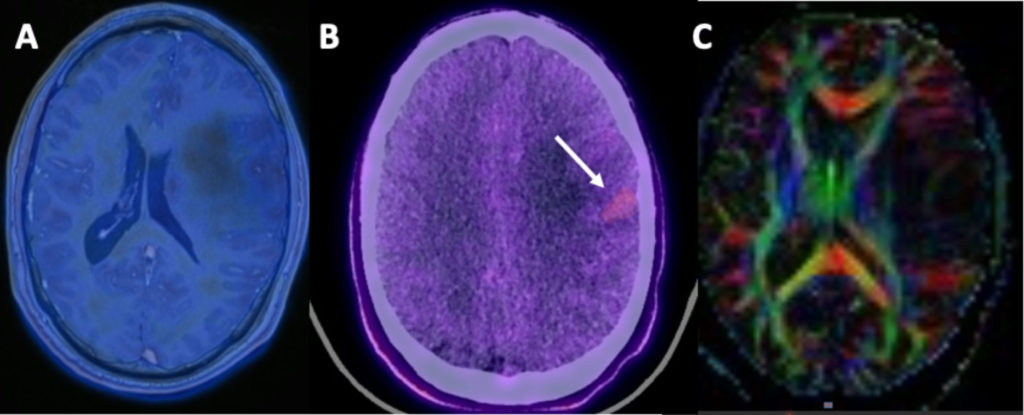
(B) FET-PET CT evidenzia in rosso la zona metabolicamente più attiva del tumore;
(C) Fiber MRI: rosso = fibre sinistra-destra, verde = fibre antero-posteriori, blu = fibre cranio-caudali (es. vie piramidali).
Queste informazioni preoperatorie permettono di intervenire miratamente sulla zona più attiva del tumore, aspetto fondamentale per un’operazione in stato di veglia (solo anestesia locale del cuoio capelluto), riducendo al minimo lo stress per il paziente.
Verifica Intraoperatoria 3D
Con gli ecografi di ultima generazione è oggi possibile effettuare misurazioni volumetriche 3D rapide e in tempo reale durante l’intervento, consentendo un monitoraggio e controllo mirato della rimozione. Il vantaggio dell’ecografia intraoperatoria rispetto alla risonanza intraoperatoria risiede nel controllo “in tempo reale” e nella disponibilità immediata. Inoltre, il paziente può essere posizionato liberamente a seconda delle esigenze dell’operazione. Tuttavia, la risonanza intraoperatoria garantisce una qualità d’immagine superiore. (Fig. 2)
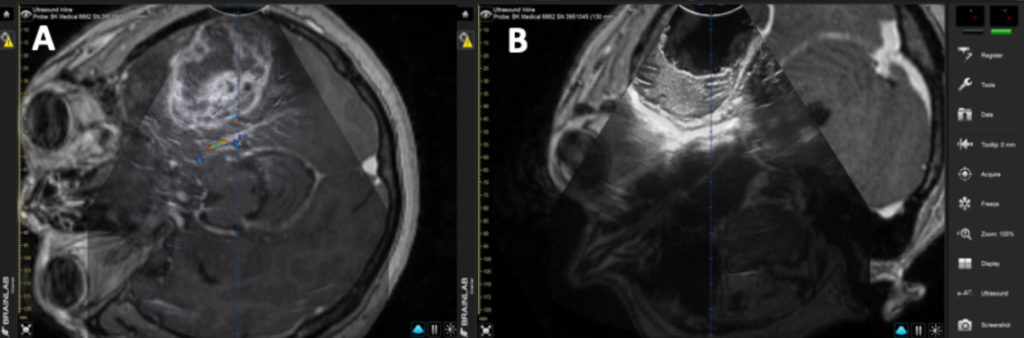
(A) Prima della resezione;
(B) Dopo la resezione del tumore cerebrale.
Neuromonitoraggio Intraoperatorio
Il neuromonitoraggio intraoperatorio viene utilizzato sia negli interventi spinali che cranici per garantire la massima sicurezza del paziente, monitorando le funzioni cerebrali, nervose e muscolari. Le tecniche variano in base alla struttura neurologica da monitorare. È possibile controllare specificamente strutture profonde o superficiali del cervello, nervi periferici e vie del midollo spinale. Il monitoraggio più frequentemente impiegato comprende il monitoraggio dei potenziali evocati motori (MEP) e dei potenziali evocati somatosensoriali (SEP), generalmente utilizzati come base standard (Fig. 3).

A2: radiografia post-operatoria che mostra la fusione tra C1 e C2;
B1: schema della rimozione di un tumore cerebrale con stimolazione continua per individuare vie nervose importanti (vie piramidali in blu).
Sono raffigurate le tecniche intraoperatorie più comuni (MEP e SEP). (Immagini B1 e B2 con permesso di riproduzione dal Journal of Neurosurgery; MEP e SEP con permesso di Inomed)
Craniotomia da Sveglio
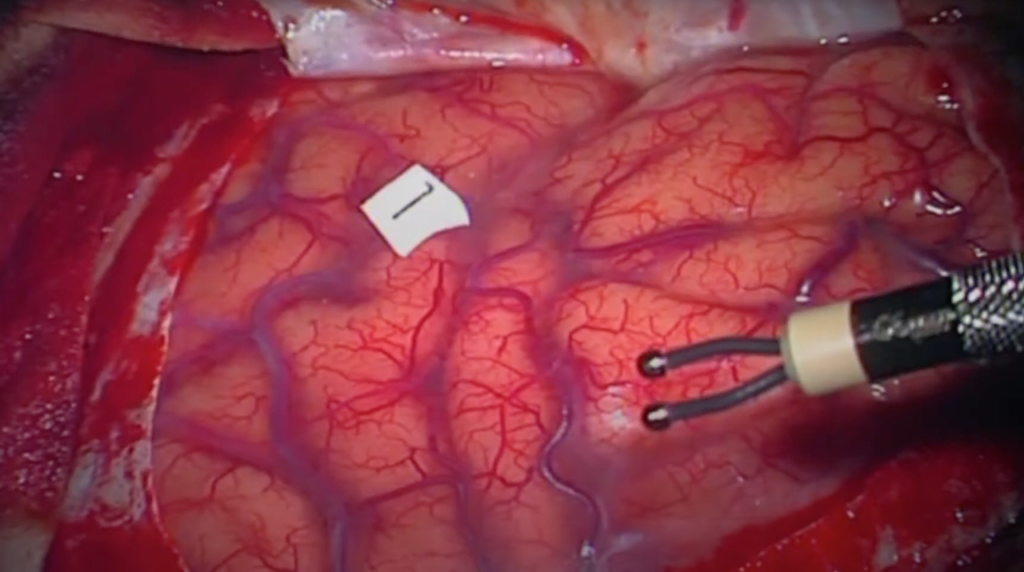
BPer i tumori situati vicino alle aree del linguaggio o alle vie di comunicazione, il paziente può essere preparato a un intervento in stato di veglia con test linguistici. Durante l’intervento, questi test consentono di preservare aree cerebrali importanti. Ciò aumenta non solo la sicurezza, ma anche la radicalità dell’operazione, permettendo al chirurgo di asportare il tumore fino ai limiti delle zone funzionali critiche. Questa verifica funzionale intraoperatoria consente una resezione più radicale e sicura del tumore.
L’operazione da sveglio è possibile perché il cervello, pur essendo costituito da neuroni e guaine nervose, non possiede recettori del dolore. È quindi sufficiente un’anestesia locale della pelle. Lo svantaggio è il rischio di crisi epilettiche intraoperatorie, motivo per cui è sempre prevista la possibilità di anestesia generale e ventilazione rapida, ad esempio con maschera laringea.
Durante l’intervento si parla con il paziente. Non appena il chirurgo stimola un’area funzionale, il paziente smette di parlare: è il segnale che quella zona non può essere ulteriormente asportata senza compromettere la funzione del linguaggio. (Fig. 4)
L’operazione da sveglio non è sempre possibile. Richiede un’ottima collaborazione da parte del paziente, che deve rimanere tranquillo per tutta la durata dell’intervento. Ciò implica una grande pianificazione e lavoro di squadra. Tuttavia, lo sforzo è ampiamente ripagato dal beneficio per il paziente.
Collaborazione
Neurochirurgia:
Prof. Dr. med. Oliver Hausmann
Prof. Dr. med. Oliver Gautschi
Dr. med. Urs Mutter
Neurologia:
Dr. med. Max Wiederkehr
Neuroradiologia:
PD Dr. med. Arne Fischmann
Anestesia:
Dr. med. Kurt Frey

